الناسور الشرياني الوريدي: ما يجب على المريض أن يعلمه؟
ما الذي يدفعك لإجراء عمليتك مع الدكتور كوهين؟
الدكتور كوهين
- أكثر من 7000 جراحة مُتخصصة قام بإجرائها بعد أن وَقع اختيارك عليه
- يُعطي الأولوية لمصلحة المريض
- ستجد المزيد من الرعاية الشخصية
- خبرة واسعة = معدل نجاح أعلى وأوقات تعافٍ أسرع
المراكز الصحية الرئيسية
- لا تتحكم في اختيار الجراح الذي يعتني بك
- رعاية عامة للجميع
- التركيز على عدد قليل من التخصصات
لمزيد من الأسباب، يُرجى النقر هنا.
نظرة عامة
ما هو الناسور الشرياني الوريدي ؟ هو اتصال غير طبيعي بين شريان ووريد. والناسور الشرياني الوريدي داخل الجمجمة هو الذي يتشكل بالقرب من الغطاء الخارجي للدماغ (الأم الجافية) ويسمى الناسور الشرياني الوريدي الجافي (dural arteriovenous fistula). تعتمد الأعراض على موقع الناسور ويمكن أن تشمل الصداع والطنين النابض في الأذن وضعف في النظر. تشمل خيارات العلاج المراقبة والانصمام الوعائي عن طريق القسطرة التداخلية وعملية الناسور الشرياني الوريدي الجراحية أو الإشعاع الجراحي أو مزيج من هذه العلاجات.
ما هو الناسور الشرياني الوريدي؟
الناسور الشرياني الوريدي هو اتصال غير طبيعي بين شريان ووريد. عادةً ما يتدفق الدم من الشرايين إلى الأوعية الدموية الدقيقة (الشعيرات) ثم إلى الأوردة. تعد الشعيرات أوعية دموية رقيقة تسمح بنقل الغذاء والأكسجين إلى الأنسجة. في الناسور الشرياني الوريدي، يتدفق الدم مباشرةً من الشرايين ذات الضغط العالي إلى الأوردة ذات الضغط المنخفض، متجاوزًا شبكة الشعيرات. قد تتعرض الأنسجة بالقرب من هذه الشعيرات للضرر بسبب نقص الدم.
قد يحدث الناسور الشرياني الوريدي في أي مكان في الجسم. يمكن حتى إجراؤه جراحيًا لتيسير عملية الغسيل الكلوي للمرضى الذين يعانون من الفشل الكلوي. عند وجود الناسور الشرياني الوريدي في أنسجة الدماغ، يُسمَّى ذلك التشوه الشرياني الوريدي في الدماغ. عند وجود الناسور الشرياني الوريدي بالقرب من الغطاء الخارجي للدماغ (الأم الجافية)، يُسمَّى ذلك الناسور الشرياني الوريدي الجافي (dAVF).
بعض النواسير بين الشرايين والأوردة لها أسماؤها الخاصة على حسب موقعها. على سبيل المثال، ينقل الناسور الكهفي السباتي (Carotid Cavernous Fistula) أو (CCF) الدم من الشريان السباتي إلى الأوردة الكهفيَّة. تختلف أعراض الناسور الشرياني الوريدي على حسب موقعه وكمية الدم المنقولة من خلاله.
الصورة 1. موقع وفرص حدوث الأنواع الأكثر شيوعاً للناسور الشرياني الوريدي داخل الجمجمة. أوردة الجمجمة مُصَوَّرة باللون الأزرق وهي التي تصرف الدم إلى القلب.
ما هي الأعراض؟
الناسور الشرياني الوريدي الذي يوجد بين الجيب الوريدي المستعرض والجيب الوريدي السيني (الصورة 1) عادة يؤدي إلى حدوث طنين نابض في الأذن (طنين). قد تحدث أعراضٌ أخرى نتيجة لارتفاع ضغط الدم في الأوردة، أو نزيف بالمخ، أو نقص الأكسجين للأنسجة القريبة من الناسور. تشمل هذه الأعراض الصداع، والغثيان، والقيء، والتشنُّجات، ومشاكل النطق أو اللغة، والخَرَف، وعدم الثبات، وتدهور الرؤية، وتورُّم العينين.
ما هي الأسباب؟
لا يوجد سبب واضح معروف للناسور الشرياني الوريدي. يمكن أن تزيد الجراحة السابقة بالمخ، والإصابات الرأسية، والأمراض الوراثية الوعائية أو التجلط (نقص الأنتيثرومبين، ونقص بروتين C، ونقص بروتين S) من خطر تشكُّل الناسور الشرياني الوريدي.
ما مدى شيوعه؟
النواسير الشريانية الوريدية الجافية (dAVF) نادرة وتشكل 10% إلى 15% من حالات الناسور الشرياني الوريدي. توجد هذه النواسير في حوالي 0.15% من التعداد السكاني في الولايات المتحدة. عادةً ما تظهر الأعراض بين سن 50 و60 عاماً.
كيف يتم تشخيصه؟
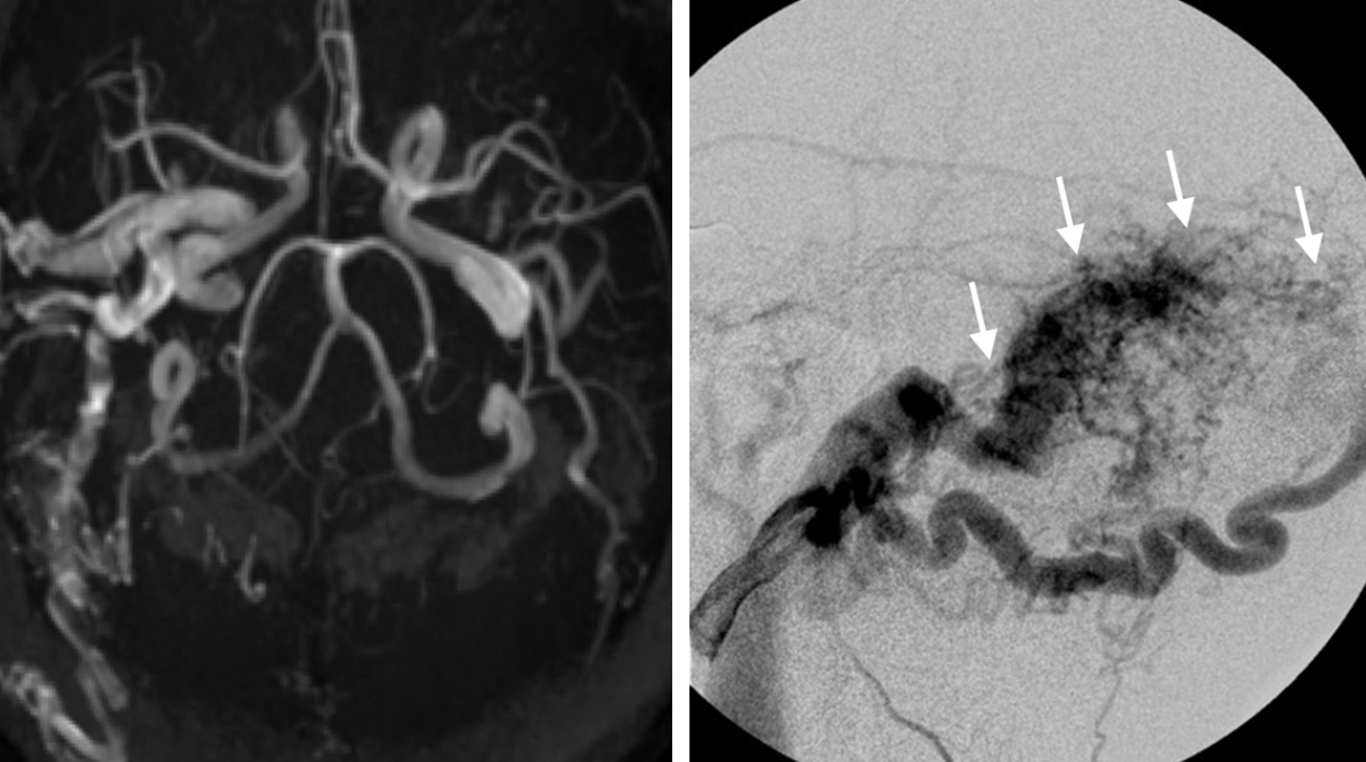
يتم تشخيص الناسور الشرياني الوريدي بواسطة التصوير بالأشعة المقطعية (CT) أو الرنين المغناطيسي (MRI) والتصوير الشرياني. يمكن أن يُظهر التصوير أوعية دموية متوسّعة مع تكدُّس الدم في الأوردة وعلامات ارتفاع ضغط الدم أو النزيف. يدفع تدفُّق الدم الغير طبيعي حول الأوردة الكبيرة القريبة من الأم الجافية إلى إجراء أشعة وفحوصات دقيقة باستخدام التصوير الشرياني.
التصوير الشرياني هو إجراءٌ طبيٌّ باستخدام القسطرة التداخلية في شريان بالجسم، وتمرُّ القسطرة عبر الأوعية الدموية إلى الدماغ، ثم يتم حقن صبغة تباينية بالقرب من الأوعية الدموية المرتبطة بالناسور. يتم التقاط صور الأشعة السينية والفيديو لتصوير هيكل الأوعية الدموية وتدفُّق الدم من الشرايين إلى الأوردة.
الصورة 2. تصوير شرياني يُظهِر تدفُّق دم غير طبيعي (على اليسار) وناسور شرياني وريدي في الجيب الوريدي المستعرض (على اليمين، السهم الأبيض).
ما هي خيارات العلاج؟
تشمل خيارات العلاج للناسور الشرياني الوريدي المراقبة الطبية بدون جراحة، والانصمام الوعائي، وعملية الناسور الشرياني الوريدي بالجراحة. يجب أن يتم تقييم مخاطر العلاج مقابل التاريخ الطبيعي للمرض المتوقَّع للناسور. يجب علاج النواسير التي تصرف الدم إلى الأوردة التي تمتد على طول الأخاديد/ سطح الدماغ (الأوردة القشرية) مبكرًا لتجنُّب مخاطر النزيف والمشاكل العصبية. يمكن مراقبة النواسير الأخرى بدون جراحة، خاصة إذا لم تسبب أعراضًا.
المراقبة
يمكن مراقبة المرضى الذين يعانون من النواسير التي لديها نسبة منخفضة للنزيف بدون إجراء عملية جراحية. يمكن إجراء التصوير الشرياني كل 3 إلى 5 سنوات لفحص أي تغيير في نمط تدفُّق الدم.
الانصمام الوعائي
الانصمام (أو التجلط) الوعائي هو الوسيلة الرئيسية لعلاج الناسور الشرياني الوريدي. يستخدم الانصمام الوعائي نفس الإجراء الأوّلي للتصوير الشرياني التشخيصي (القسطرة التشخيصية)، حيث يتم تمرير قسطرة عبر شريان في الجزء العلوي من الساق ثم يتم توجيهها إلى الأوعية الدموية للناسور الشرياني الوريدي. بدلاً من حقن مادة الصبغة، يتم توصيل مادة خاصة لسد الأوعية الدموية مثل نوع من الصمغ الخاص إلى الأوعية الدموية للناسور الشرياني الوريدي لسدّ تدفُّق الدم غير الطبيعي.
يستغرق الإجراء من 3 إلى 8 ساعات ويُتبَع بالإقامة في المستشفى لليلة على الأقل. تختلف مدة الإقامة، وقد يظل المريض في المستشفى لعدة أيام تحت المراقبة. في كثير من الأحيان، يكفي إجراء قسطرة واحدة للقضاء على الناسور الشرياني الوريدي.
من الممكن حدوث مضاعفات للانصمام الوعائي وتتضمن السكتة الدماغية وحدوث نزيف جديد بالمخ (إذا لم يتم سدّ الناسور بالكامل) ومشاكل عصبية (بسبب التغيُّرات في تدفُّق الدم). وتختلف المضاعفات الأخرى اعتمادًا على مادة الانسداد المستخدَمة، وتشمل إصابة أعصاب جذع المخ أو مضاعفات في الأوعية الدموية بأجزاء أخرى بالجسم. قد يُستخدم الانصمام الوعائي بالاشتراك مع الجراحة.
الجراحة
في الحالات التي فشل فيها الانصمام الوعائي أو إن كان لا يمكن إتمامه، قد يتم إجراء استئصال جراحي. يفصل الجراح الشرايين والأوردة الموجودة بالناسور ويقوم بقطع الأم الجافية الغير طبيعية. قبل العملية، قد يُستخدم الانصمام الوعائي على الشرايين التابعة للناسور الشرياني الوريدي لتقليل النزيف خلال العملية الجراحية. أثناء العملية، يمكن استخدام تصوير الأوعية لتحديد الأوعية الدموية التابعة للناسور وضمان القضاء التام على الناسور.
الصورة 3. غلق وريد من الناسور في موقع اتصاله غير الطبيعي بشريان عن طريق المشبك الجراحي [Clip/ Clipping] (على اليسار) ونتيجة ذلك إغلاق الناسور وعودة تدفُّق الدم الوريدي الطبيعي (باللون الأزرق) (على اليمين).
مضاعفات الجراحة تشمل الالتهاب، واستسقاء المخ (الهيدروسفاليا)، وتسرُّب سائل الحبل الشوكي، والسكتة الدماغية، ونزيف الدم الشديد، وفقدان وظيفة الأعصاب الدماغية.
في هذا الفيديو، يشرح الدكتور كوهينجادول تقنيات الجراحة لعلاج الناسور الشرياني الوريدي في المخ.
للحصول على مزيد من المعلومات حول الجوانب التقنية للجراحة والخبرة الواسعة للدكتور كوهينجادول، يرجى الرجوع إلى الفصل حول مبادئ جراحة الناسور الشرياني الوريدي في أطلس جراحة المخ والأعصاب.
الأشعة الجراحية
تهدف تقنية الأشعة الجراحية إلى توجيه المئات من الأشعة منخفضة الجرعة على الأوعية الدموية غير الطبيعية للناسور الشرياني الوريدي باستخدام تكنولوجيا مثل سكين الجاما أو نوفاليس. الهدف هو إصابة خلايا الأوعية غير الطبيعية بشكل دوري حتى يتكوَّن النسيج الندوبي الذي يستطيع إغلاق تدفُّق الدم إلى الناسور الشرياني الوريدي ليُغلق الناسور النهاية. الإجراء ليس مؤلمًا ويمكن أن يستغرق عدة ساعات من التحضير وساعة واحدة لتسليط الإشعاع. يمكن للمريض المغادرة والعودة إلى المنزل في نفس اليوم.
هذا هو آخر خيار للعلاج عادةً لأن الإغلاق الكامل للناسور الشرياني الوريدي قد يستغرق أشهرًا إلى سنوات وقد لا يُغلَق الناسور بالكامل. خلال هذا الوقت، لا يزال هناك خطر النزيف. وقد ازدادت خبرة الأطباء في استخدام الأشعة الجراحية لعلاج الناسور الشرياني الوريدي نظراً لانتشار استخدامها في الآونة الأخيرة.
تشمل مضاعفات الأشعة الجراحية الغثيان، والقيء، والتشنُّجات، والصداع. حتى بعد مُضيّ أسابيع إلى سنوات من العلاج بالإشعاع، يمكن أن تحدث عدة مضاعفات مثل النزيف وموت أنسجة المخ السليمة حول موقع الإشعاع (تنخُّر الإشعاع) وتورُّم الدماغ (ارتشاح المخ).
ما هي توقعات التعافي؟
الشفاء الكامل ينطوي على إغلاق الناسور الشرياني الوريدي بإحكام من خلال الانصمام الوعائي أو الجراحة. قد تكون مجموعة من العلاجات المذكورة أعلاه ضرورية. بعد الجراحة، قد يستغرق الأمر من 4 إلى 6 أسابيع للعودة إلى أداء الأنشطة اليومية المعتادة، والشفاء الكامل يستغرق من 2 إلى 6 أشهر. ولكن سرعة التعافي تختلف من شخص لآخر. إذا أثّرت الجراحة على نطقك أو قدرتك على أداء الأنشطة اليومية، فقد يوصي الطبيب بالعمل مع أخصائي نطق أو أخصائي العلاج المهني والظيفي.
مصادر
قاموس
الجيب الوريدي الجُمْجُمِيَّ — قنوات للدم الخالي من الأكسجين، يصرف الدم من التجويف القحفي ويعود إلى القلب
ارتشاح المخ — التورُّم في المخ
تنخُّر الإشعاع — موت الأنسجة الصحية المحيطة بموقع الإشعاع
النزيف — نزيف المخ الناتج من الأوعية الدموية
القسطرة — أنبوب رقيق ومُجَوَّف ومرن
السكتة الدماغية — حالة تحدث عندما يتم انقطاع أو تقليل إمداد الدم إلى جزء من الدماغ، مما يمنع وصول الأكسجين والمواد الغذائية إلى أنسجة الدماغ
الانصمام أو التجلط الوعائي — سد الأوعية الدموية بحيث لا يمكن للدم التدفُّق من خلالها
المساهِم: جينا واتانابي، بكالوريوس العلوم
References
- Gandhi D, Chen J, Pearl M, et al. Intracranial dural arteriovenous fistulas: classification, imaging findings, and treatment. Am J Neuroradiol 2012;33:1007–1013. doi.org/10.3174/ajnr.A2798
- Baharvahdat H, Ooi YC, Kim WJ, et al. Updates in the management of cranial dural arteriovenous fistula. Stroke Vasc Neurol 2020;5. doi.org/10.1136/svn-2019-000269



![الصورة 3. غلق وريد من الناسور في موقع اتصاله غير الطبيعي بشريان عن طريق المشبك الجراحي [Clip/ Clipping] (على اليسار) ونتيجة ذلك إغلاق الناسور وعودة تدفُّق الدم الوريدي الطبيعي (باللون الأزرق) (على اليمين).](https://assets.neurosurgicalatlas.com/aaroncohen-gadol-com/patients/arteriovenous-fistula-Fig_3.jpg)

