الورم الثانوي الخبيث في الدماغ (أو نقائل الدماغ): ما يحتاج المريض إلى معرفته

نظرة عامة
الورم الثانوي الخبيث في الدماغ هو ورم ينشأ من ورم أوّلي في جزء آخر من الجسم وليس الدماغ. تنشأ معظم الأورام الثانوية من سرطان الرئة، أو الثدي، أو القولون، أو المستقيم، أو سرطان الجلد، أو سرطان الكلى. في بعض الأحيان قد تشمل خيارات علاج نقائل الدماغ استخدام مزيج من الإشعاع، والجراحة، والأدوية، والعلاج الكيميائي لتحسين نسبة الشفاء من نقائل الدماغ. يتراوح متوسط وقت البقاء على قيد الحياة من 3 إلى 11 شهرًا ويختلف حسب عمر المريض، ومدى السيطرة على السرطان الأساسي، ووجود أورام في أماكن أخرى من الجسم.
ما هو الورم الخبيث في الدماغ؟
الورم الخبيث في الدماغ هو ورم ينشأ من ورم أولي في جزء آخر من الجسم وينتشر عبر الدم ليصل إلى الدماغ لاحقًا. تنشأ معظم الأورام الثانوية بالدماغ من سرطان الرئة، أو الثدي، أو القولون، أو المستقيم، أو الأورام الميلانينية (نوع من سرطان الجلد)، أو سرطان الخلايا الكلوية (نوع من سرطان الكلى).

الصورة 1. يتم توضيح أورام الدماغ الثانوية الخبيثة (بني غامق).
ما هي الأعراض؟
تتنوع أعراض الورم الخبيث في الدماغ، وتتراوح من عدم وجود أعراض على الإطلاق إلى مشاكل عصبية شديدة. تشمل الأعراض التي قد يعاني منها المرضى: الصداع، و/أو النوبات، و/أو مشاكل عصبية محددة تتعلق بمنطقة الدماغ المصابة (على سبيل المثال: مشاكل النطق، أو الرؤية، أو السمع).
ما الذي يدفعك لإجراء عمليتك مع الدكتور كوهين؟
الدكتور كوهين
- أكثر من 7500 جراحة مُتخصصة قام بإجرائها بعد أن وَقع اختيارك عليه
- ستجد المزيد من الرعاية الشخصية
- خبرة واسعة = معدل نجاح أعلى وأوقات تعافٍ أسرع
المراكز الصحية الرئيسية
- لا تتحكم في اختيار الجراح الذي يعتني بك
- رعاية عامة للجميع
- التركيز على عدد قليل من التخصصات
لمزيد من الأسباب، يُرجى النقر هنا.
ما هي الأسباب؟
يُعتقد أن الأورام الثانوية الخبيثة في الدماغ ناتجة عن انتشار الخلايا السرطانية عبر الدم ثم إلى الدماغ، وتُسمّى هذه الخطوة بالانبثاث. تعمل الخلايا السرطانية مثل البذور التي تنمو في مناطق الدماغ التي تحتوي على كمية كافية من الأكسجين والمواد الغذائية. مع مرور الوقت، تتفاعل الخلايا السرطانية مع الأنسجة المجاورة لتعزيز نموها (على سبيل المثال: تؤدّي إلى إنتاج أوعية دموية جديدة كي تتلقى المزيد من العناصر الغذائية). مثلما تنمو بعض البذور بشكل أفضل في نوع معين من التربة، فإن بعض الخلايا السرطانية (على سبيل المثال: من سرطان الرئة) تنمو بشكل أفضل في بيئة الدماغ مقارنة بأنسجة الجسم الأخرى.
ما مدى شيوعها؟
تشير التقديرات إلى أن نقائل الدماغ تحدث في 20٪ من مرضى السرطان. تزداد احتمالية الإصابة بورم خبيث في الدماغ مع أنواع معينة من السرطانات. المرضى المصابون بسرطان الرئة هم الأكثر عرضة لانتشار الورم إلى الدماغ. يُعَد سرطان الثدي، والقولون، والمستقيم، وسرطان الجلد، وسرطان الكلى أنواعًا أخرى من السرطانات المرتبطة بنقائل الدماغ.
كيف يتم تشخيصها؟
يتم تشخيص نقائل الدماغ عادةً عن طريق التصوير بالرنين المغناطيسي (MRI). إذا وُجِدت عدة أورام في التصوير بالرنين المغناطيسي ففي الأغلب يشير ذلك إلى أن ورماً ما في مكان آخر من الجسم قد انتشر إلى الدماغ، بدلاً من أن يكون ورماً أوّليّاً من خلايا المخ. يمكن إجراء مزيد من التصوير لتحديد موقع الورم الأصلي، بما في ذلك التصوير بالأشعة المقطعية (CT) للصدر والبطن والحوض، والتصوير المقطعي بالإصدار البوزيتروني (PET).

الصورة 2. التصوير بالرنين المغناطيسي لمريض يعاني من ضعف في الأطراف السفلية وتم تشخيصه بنقائل دماغية (أشكال دائرية ذات لون أفتح في الصور اليمنى واليسرى). تَوَرُّم شديد بالدماغ (في الوسط) هو سمة مميزة للأورام الثانوية الخبيثة بالمخ.
ما هي خيارات علاج نقائل الدماغ؟
يمكن علاج نقائل الدماغ بمزيج من الأدوية، والإشعاع، والعلاج الكيميائي، والجراحة، وذلك لزيادة نسبة الشفاء من نقائل الدماغ. يعتمد العلاج الأنسب على عدد، وحجم، وموقع النقائل الدماغية، ونوع الورم الأساسي، وحالة المريض الحالية، بما في ذلك حالة الأورام في باقي الجسم. أحدث الأبحاث تتضمن استخدام العلاجات المستهدفة للسرطان التي تستهدف خلايا السرطان، والمعالجات المناعية (أو العلاج البيولوجي). تحدث إلى طبيبك حول الخيارات المتاحة.
الأدوية
قد يتم وضع المرضى على أدوية للسيطرة على الآثار الجانبية لورم الدماغ، لتخفيف الأعراض العصبية ولكنها لن تزيل الورم. يمكن استخدام الستيرويدات وهي هرمونات تساعد على تقليل تورم المخ، والأدوية المضادة للصرع، والعلاج المضاد لتخثر الدم لمنع تكوين جلطات الدم.
إشعاع
يعد الإشعاع خيارًا آخر لعلاج نقائل الدماغ. هناك طرق متعددة لتقديم هذا العلاج. أحد الخيارات هو الإشعاع الجراحي، حيث يتم توجيه جرعة كبيرة من الإشعاع إلى الورم. هناك طريقة أخرى وهي العلاج الإشعاعي لكامل للدماغ (WBRT)، حيث يتم توصيل الإشعاع إلى الدماغ بأكمله لعلاج الأورام المحتملة التي قد تكون صغيرة جدًا بحيث لا يمكن رؤيتها باستخدام التصوير بالرنين المغناطيسي.
في الإشعاع الجراحي، يُستخدم مئات الحزم الإشعاعية الصغيرة المُرَكّزة على الورم عن طريق جهاز واحد من ثلاثة أجهزة للإشعاع الجراحي: سكين جاما أو السايبر نايف أو نوفاليس. تستغرق العملية نفسها من 30 إلى 50 دقيقة، ويمكن وضع المريض في إطار رأس مُجَسّم، والذي يحافظ على استقرار رأس المريض ويسمح لفريق العلاج بمعايرة الجهاز مع رأس المريض والورم.
غالبًا ما يستخدم العلاج الإشعاعي لكامل للدماغ (WBRT) للمرضى الذين يعانون من نقائل دماغية متعددة، وحالات السرطان المنتشرة في جميع أنحاء الجسم، وبعد الجراحة، أو بعد الإشعاع الجراحي. يقوم WBRT بتوصيل الإشعاع إلى الدماغ بأكمله عن طريق 10 أجزاء على مدار أسبوعين.
من المهم ملاحظة أن العلاج الإشعاعي لا يزيل الورم. يمكن أن يؤدي في بعض الحالات إلى تقلص الورم. الهدف الرئيسي من الإشعاع هو وقف نمو الورم. نتيجة لذلك، يجب أن يخضع المريض لتصوير بالرنين المغناطيسي بشكل متكرر للتحقق من أي نمو جديد.
تشمل المضاعفات المحتملة للعلاج الإشعاعي: موت الأنسجة السليمة (النخر الإشعاعي)، وفقدان الشعر، ومشاكل بالإدراك (على سبيل المثال: تدهور الانتباه، والتعلم، والذاكرة، وحل المشكلات) لدى الناجين على المدى الطويل.
العلاج الكيميائي
عوامل العلاج الكيميائي التقليدية لها فعالية محدودة لأورام الدماغ بسبب الحاجز الدموي الدماغي المُحكَم وغير القابل للاختراق نسبيًا. يمكن فقط للمركّبات الصغيرة غير المشحونة المرور عبر هذا الحاجز، مما يجعل من الصعب على العديد من الأدوية الوصول إلى ورم داخل الدماغ. ومع ذلك، فإن المرضى الذين يعانون من ورم خبيث في الدماغ ناشئ عن ورم شديد الحساسية للعلاج الكيميائي قد يستفيدون من هذا الخيار العلاجي.
الجراحة
عادة ما تؤخذ الجراحة في الاعتبار عندما يتم العثور على ورم واحد أو اثنين من الأورام الثانوية الخبيثة بالمخ، أو الورم الذي لا يستجيب بشكل فعال للإشعاع، وعندما يكون الورم الأوّلي في الجسم تحت السيطرة. يمكن أيضًا إجراء الجراحة للتشخيص عندما لا يمكن العثور على الورم الأوّلي. يعتمد قرار إجراء الجراحة على متوسط العمر المتوقع للمريض، وما إذا كانت الجراحة ستغير مسار المرض.
يتم تحديد التقنية الجراحية بناءً على مكان الورم. الهدف هو إزالة أكبر قدر ممكن من الورم. يقوم الجراح بإجراء فتح الجمجمة، وقد يزيل بضعة سنتيمترات من أنسجة المخ حول الورم لتقليل نسبة عودة الورم. في بعض الأحيان، يغلف الورم الأوعية الدموية الأساسية بالمخ، وفي هذه الحالة يُترَك جزء صغير من الورم على الوعاء الدموي لمنع حدوث مشاكل عصبية بعد الجراحة.
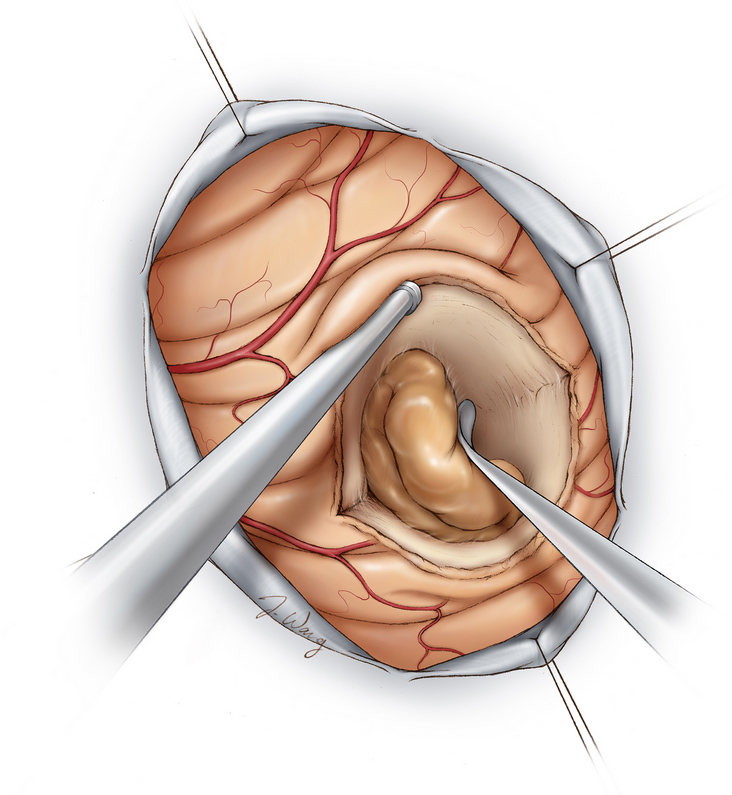
الصورة 3. يتم إبعاد الورم بدقة شديدة عن أنسجة المخ المحيطة، ثم يتم إزالته بالكامل في نفس الوقت.
يُشكل تراكم السوائل في الدماغ (الوذمة الدماغية أو تَوَرّم المخ) مصدر قلق خاص بعد الجراحة. تُستخدم الستيرويدات لتخفيف هذه المضاعفات، وتقل الجرعة تدريجياً أثناء تعافي المريض.
في هذا الفيديو، يصف الدكتور كوهينجادول التقنيات الجراحية لاستئصال الورم الثانوي الخبيث بالدماغ.
لمزيد من المعلومات حول الجوانب الفنية للجراحة والخبرة الواسعة للدكتور كوهينجادول، يرجى الرجوع إلى الفصل الخاص بنقائل الدماغ في أطلس جراحة المخ والأعصاب.
ما هي توقعات التعافي؟
يتراوح متوسط وقت البقاء على قيد الحياة للمرضى الذين يعانون من ورم خبيث في الدماغ من 3 إلى 11 شهرًا. تعتمد مدة البقاء على قيد الحياة على عمر المريض، ومدى السيطرة على المرض الأساسي، ووجود أورام في أماكن أخرى من الجسم. يجري البحث في هذا المجال بكثرة لتحسين النتائج المستقبلية للمرضى الذين يعانون من نقائل الدماغ.
موارد
قائمة المصطلحات
الوذمة الدماغية - تراكم السوائل في الدماغ
الانبثاث - انتشار السرطان إلى أجزاء أخرى من الجسم
المساهم: جينا واتانابي، بكالوريوس العلوم
References
- Achrol AS, Rennert RC, Anders C, et al. Brain metastases. Nat Rev Dis Primers 2019;5:1–26. doi.org/10.1038/s41572-018-0055-y
- Schouten LJ, Rutten J, Huveneers HAM, et al. Incidence of brain metastases in a cohort of patients with carcinoma of the breast, colon, kidney, and lung and melanoma. Cancer 2002;94:2698–2705. doi.org/10.1002/cncr.10541
- Valiente M, Ahluwalia MS, Boire A, et al. The evolving landscape of brain metastasis. Trends Cancer 2018;4:176–196. doi.org/10.1016/j.trecan.2018.01.003
- Lin X, DeAngelis LM. Treatment of brain metastases. J Clin Oncol 2015;33:3475–3484. doi.org/10.1200/JCO.2015.60.9503