Craneotomía despierto: lo que el paciente necesita saber
- ¿Qué es una craneotomía despierto?
- ¿Quién realiza una craneotomía despierto?
- ¿Qué ocurre antes de la craneotomía despierto?
- ¿Qué ocurre durante de la craneotomía despierto?
- ¿Qué ocurre después de la craneotomía despierto?
- ¿Cuáles son las posibles complicaciones?
- ¿Cuál es la perspectiva de recuperación?
¿Por qué deberías operarte con el Dr. Cohen?
Dr. Cohen
- Más de 7000 cirugías especializadas realizadas por el neurocirujano elegido
- Prioriza el interés del paciente
- Tratamiento más personalizado
- Gran experiencia=tasa de éxito más alta y tiempos de recuperación más rápidos
Centros de salud principales
- No tiene control sobre la elección del cirujano que le trata
- Tratamiento de talla única (una misma talla o medida para todos)
- Menos especialización
Para más motivos, por favor haga click aquí.
Descripción general
Awake craniotomy, also known as awake brain surgery, is a procedure where the patient is awake for a portion of the operation. This is usually performed for brain tumors (mainly low grade gliomas) near critical areas in the brain involved in functions such as speech, movement, or sensation.
Functional areas are mapped by having the patient perform tasks while the brain is painlessly stimulated. If voluntary function is temporarily lost during the stimulation, the area is marked and preserved during tumor removal. Although this may seem like a frightening experience, patients communicate with their surgeon and operating room team to ensure maximal comfort throughout the procedure. The patients are also slightly sedated to be comfortable during the process.
Figura 1. Las áreas críticas se etiquetan con pequeñas etiquetas de papel y se evitan durante la extirpación del tumor.
¿Qué es una craneotomía despierto?
Una craneotomía despierto, también conocida como cirugía cerebral despierto, es un procedimiento quirúrgico en el que se despierta al paciente durante una parte de la operación. El nombre "craneotomía con el paciente despierto" es ligeramente engañoso, ya que el paciente está fuertemente sedado cuando se realiza la parte más dolorosa del procedimiento, en otras palabras, la craneotomía (incisión en la piel y extracción del colgajo óseo).
Cuando el cirujano comienza a operar cerca de áreas que son críticas para funciones como el habla, se despierta al paciente (se reduce la sedación) y este ayuda al cirujano a mapear qué áreas del cerebro son responsables de estas funciones críticas. Esto se puede hacer simplemente conversando con el neurocirujano y el anestesiólogo mientras se realiza la cirugía o realizando tareas simples. Este es un procedimiento relativamente indoloro ya que el tejido cerebral por sí solo no puede sentir dolor.
Las craneotomías con el paciente despierto se pueden realizar con más frecuencia en casos de glioma de bajo grado o metástasis cerebrales cuando los tumores están cerca de estructuras cercanas. Esto ayuda a maximizar la extirpación del tumor y al mismo tiempo evitar complicaciones neurológicas. Sin embargo, las craneotomías con el paciente despierto no son adecuadas para todos. Los pacientes deben poder mantener la calma y cooperar durante 4 a 5 horas.
Figura 2. Mapeo del área de la cara. El paciente debe estar cómodo. La interacción paciente-cirujano es clave para el éxito.
¿Quién realiza una craneotomía despierto?
Una craneotomía despierto la realiza un neurocirujano que trabaja con un anestesiólogo y un neurólogo. También pueden estar presentes en el quirófano logopedas y neuropsicólogos para ayudar a observar y emitir juicios. En el cuidado posterior suelen participar oncólogos y expertos en rehabilitación.
¿Qué ocurre antes de la craneotomía despierto?
Antes de la craneotomía despierto, el cirujano le explicará lo que implicará el procedimiento, sus riesgos y sus beneficios. La craneotomía despierto puede parecer una experiencia aterradora, pero saber exactamente qué esperar puede ayudar significativamente a aliviar la ansiedad. Se completarán otros documentos para informar al cirujano sobre el historial médico relevante, como alergias, otros medicamentos que está tomando el paciente, reacciones a la anestesia y cualquier cirugía previa.
Una semana antes de la cirugía, medicamentos antiinflamatorios no esteroideos (AINE) como ibuprofeno (p. ej. Advil, Motrin), naproxeno (p. ej. Aleve) y otros AINE recetados, así como anticoagulantes como warfarina (p. ej. Jantovin, Coumadin), ácido acetilsalicílico (p. ej., aspirina) y clopidogrel (p. ej., Plavix) deben suspenderse para disminuir el riesgo de hemorragia. Esta no es una lista exhaustiva. Informe a su médico sobre todos los medicamentos y suplementos que esté tomando y siga sus recomendaciones.
Varios días antes de la cirugía, se pueden realizar un examen físico, análisis de sangre, electrocardiograma, radiografías de tórax y otras pruebas para garantizar que su cuerpo pueda soportar la cirugía de manera segura y que los escenarios quirúrgicos (por ejemplo, sangrado) estén preparados adecuadamente. Se realiza un examen neurológico inicial y se repite después de la cirugía para verificar cualquier cambio neurológico que pueda haber ocurrido durante la operación. Se puede programar una resonancia magnética si el cirujano planea utilizar guía por imágenes durante la operación.
La noche anterior a la cirugía, su médico le pedirá que no coma ni beba nada (en ayunas) para evitar vómitos mientras esté bajo sedación. Para reducir la posibilidad de infección en el lugar de la incisión, es posible que sea necesario ducharse o lavarse el cabello con un champú antiséptico especial.
¿Qué ocurre durante la craneotomía despierto?
La craneotomía con el paciente despierto puede tardar de 4 a 6 horas, según su afección subyacente. A continuación analizamos los pasos de una craneotomía despierto con mapeo del lenguaje. Se aplican pasos similares para mapear movimientos en brazos y piernas.
Paso 1: preparación del paciente
Se coloca al paciente en la mesa de operaciones y se le administra la anestesia adecuada. Algunos cirujanos prefieren que el paciente esté relativamente despierto durante todo el procedimiento, mientras que otros prefieren que el paciente esté despierto sólo durante las etapas de mapeo y extirpación del tumor.
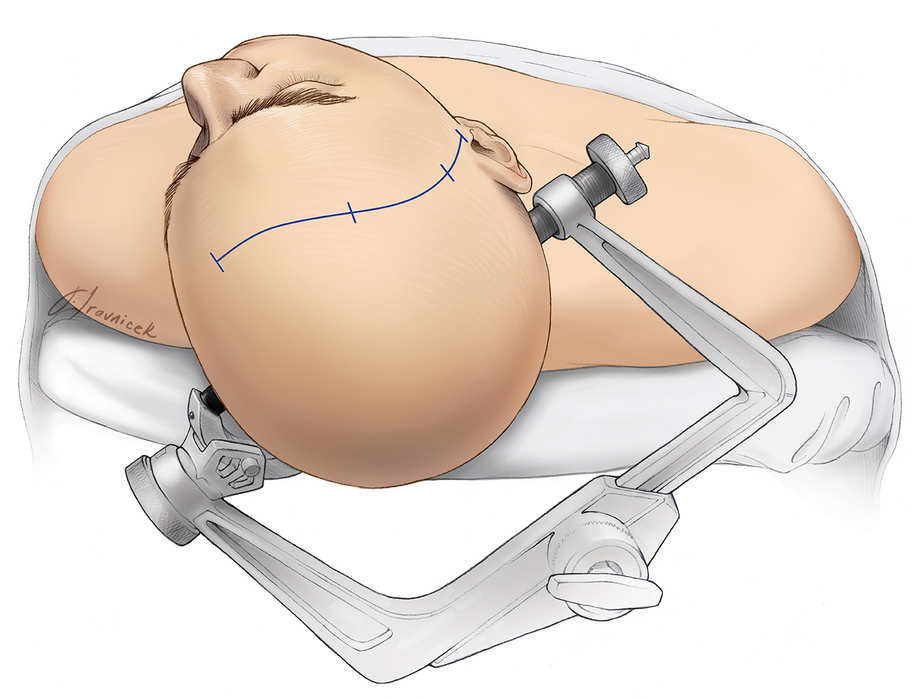
Una vez que el paciente está profundamente sedado, se conecta una abrazadera craneal de tres clavijas a la mesa y a la cabeza del paciente para inmovilizarla durante el procedimiento. Se utiliza anestesia local para colocar los pines en la cabeza. Se proporcionarán almohadas y otras medidas de comodidad para garantizar que el cuello esté cómodo y los puntos de presión estén acolchados.
Se pueden utilizar mantas calientes para minimizar los escalofríos. Si el paciente está despierto en este momento, la comunicación con el cirujano es importante para garantizar que la posición del paciente sea cómoda y pueda tolerarse fácilmente durante las próximas horas.
Cuando se establece la posición, se afeita o recorta el cabello del paciente en el área de la incisión/craneotomía. Alternativamente, se puede utilizar una técnica de preservación del cabello. Esta técnica afeita sólo un área de ¼ de pulgada (0.6cm) de ancho alrededor de la línea de incisión planificada. Se dibuja una línea en el cuero cabelludo para marcar el camino de la incisión inicial.
Figura 3. Mientras está bajo sedación, la cabeza del paciente se posiciona e inmoviliza mediante una abrazadera craneal de tres pines.
Paso 2: incisión en la piel
La piel alrededor de la línea de la incisión se frota con un antiséptico para reducir la posibilidad de infección. Se hace una incisión en la piel a través del cuero cabelludo hasta la superficie exterior del hueso. Se aplican clips en los bordes del cuero cabelludo para minimizar el sangrado.
Figura 4. Se corta el cuero cabelludo y luego se colocan clips en sus bordes para minimizar el sangrado.
Paso 3: Craneotomía
Los músculos, si están presentes, se reflejan hacia atrás y se aseguran. Se hace una pequeña abertura en el cráneo (trépano) con un taladro quirúrgico llamado perforador. Se inserta una herramienta con un extremo romo en el orificio de trépano y se utiliza para separar la cubierta exterior del cerebro (dura) de la cara interna del hueso del cráneo. Luego se utiliza otro instrumento llamado craneotomo para cortar el hueso desde el orificio inicial para crear un colgajo óseo removible.
Figura 5. Se coloca un disector romo a través del orificio de trépano y se desliza debajo del hueso para separar la duramadre del hueso (izquierda). Se utiliza un craneotomo con una placa de base para cortar el hueso y crear el colgajo óseo (derecha).
Paso 4: exposición del cerebro y cirugía
La duramadre se abre y se refleja hacia atrás. Es posible que se fije temporalmente al músculo con suturas. Luego, el cirujano puede utilizar una variedad de herramientas como tijeras, disectores, aspiradores ultrasónicos y más para operar el cerebro y tratar la afección subyacente (por ejemplo, extirpación de un tumor cerebral).
Paso 5: mapeo despierto
Cuando se alcanza el tumor, se suspenden los medicamentos sedantes para permitir que el paciente se despierte y se prepare para el procedimiento de mapeo. Se aplica estimulación eléctrica a un área del cerebro durante 2 a 3 segundos (recuerde, esto no es doloroso). Al paciente se le presenta una tarea como nombrar una imagen o contar del 1 al 20, y se registra la precisión de su respuesta.
Cada sitio se revisa de tres a cuatro veces, por lo que es posible que el paciente tenga que responder muchas preguntas sencillas. Si la estimulación en un sitio causa disfunción del lenguaje, como pérdida del habla, el área se etiqueta con una pequeña etiqueta que le indica al cirujano que preserve esta área durante la extirpación del tumor.
La pérdida de la función voluntaria puede producir ansiedad y miedo. Sin embargo, esto es sólo temporal durante el procedimiento de estimulación y se utiliza para preservar la función neurológica. Una vez que comienza la resección del tumor, se realizan continuamente exámenes del lenguaje para garantizar que la función neurológica permanezca intacta. Si se produce algún déficit leve, el cirujano detiene la resección.
Paso 6: cierre
Una vez completada la operación dentro del cerebro, el paciente permanece más sedado durante el resto del procedimiento. Luego se vuelve a suturar la duramadre y se vuelve a unir el colgajo óseo utilizando pequeñas placas y tornillos de titanio. Estos permanecen allí de forma permanente y, en ocasiones, pueden sentirse debajo de la piel. Los músculos y tejidos conectivos se vuelven a fijar a su posición original. Finalmente, se retiran los clips del cuero cabelludo y se suturan los bordes.
Figura 8. La duramadre (izquierda), el colgajo óseo (centro) y los tejidos musculares y conectivos (derecha) se vuelven a unir con suturas para el tejido y placas metálicas para el hueso.
¿Qué pasa tras la craneotomía despierto?
Inmediatamente después de completar una craneotomía con el paciente despierto, lo llevarán a una sala de recuperación para monitorizarlo a medida que desaparece el efecto de la anestesia. Una vez que esté completamente despierto, lo llevarán a la unidad de cuidados intensivos (UCI) para un mayor seguimiento y control de la presión sanguínea e intracraneal, la nutrición, la temperatura, los niveles de oxígeno, el dolor y más.
Por lo general, se administran antibióticos y medicamentos anticonvulsivos. Las imágenes a menudo se realizan dentro de las 48 horas para garantizar que el tumor se haya eliminado al máximo. Se realiza un examen neurológico para detectar signos de complicaciones tempranas, como alteración de la conciencia, convulsiones, accidentes cerebrovasculares o hemorragia intracraneal.
La mayoría de los pacientes experimentan dolor después de una cirugía cerebral. Esto se controla con medicamentos como narcóticos (por ejemplo, morfina, fentanilo o hidromorfona), paracetamol (Tylenol), relajantes musculares (por ejemplo, metocarbamol, diazepam, tizanidina) o esteroides (por ejemplo, dexametasona).
Puede producirse presión arterial alta, náuseas, vómitos y escalofríos, que pueden tratarse con medicamentos y mantas o dispositivos para calentar el aire. Pueden ocurrir déficits neurológicos temporales después del procedimiento, pero con mayor frecuencia deberían resolverse durante el período de recuperación.
Después de unos días o una vez que su condición se haya estabilizado, lo trasladarán a la sala habitual del hospital. Se recomienda levantarse de la cama y caminar según lo tolere y es posible que le soliciten a un fisioterapeuta que trabaje con usted. Dependiendo de la complejidad de la operación, la estancia hospitalaria total puede variar desde unos pocos días hasta 1-2 semanas. Puede ser necesaria la rehabilitación hospitalaria para permitir una recuperación eficiente de los déficits neurológicos temporales.
En casa, deberás seguir las instrucciones que te indique tu cirujano. Es posible que se programe una cita de seguimiento en las próximas 1 a 2 semanas. Durante la recuperación, es posible que tenga problemas para caminar, hablar, fuerza y equilibrio. Los dolores de cabeza que se describen como pulsantes o fuertes son comunes y pueden persistir durante varios meses después de la cirugía. En general, evite las actividades de alta intensidad, mantenga limpio el sitio de la incisión y tome los analgésicos según las indicaciones. Analice con su cirujano cuándo puede volver a trabajar. Es posible que no pueda volver a trabajar durante varias semanas.
Actividades
- Evite actividades extenuantes (por ejemplo, levantar objetos pesados, trotar, tener relaciones sexuales)
- Evite actividades arriesgadas que requieran su atención (por ejemplo, conducir)
- No beba alcohol ni utilice productos con nicotina (por ejemplo, fumar, vapear)
- Intente caminar de 5 a 10 minutos diarios y aumente el tiempo gradualmente a medida que se recupere.
- Duerma con la cabeza elevada y aplique hielo 3 veces al día durante 15 minutos para reducir el dolor y la hinchazón.
- Beba agua y coma alimentos ricos en fibra (por ejemplo, frijoles, cereales integrales, nueces, bayas) para resolver el estreñimiento causado por los narcóticos utilizados para controlar el dolor durante o después de la cirugía.
- Discuta actividades como regresar al trabajo o viajar en avión con su cirujano.
Cuidado de la incisión
- Dúchese tan pronto como dos días después de la cirugía.
- Lave suavemente el sitio de la incisión con agua y jabón todos los días.
- Evite productos para el cabello, lociones y baños.
Medicamentos
- Tome paracetamol (Tylenol) para los dolores de cabeza y otros analgésicos según las indicaciones de su médico.
- No tome AINE (p. ej., Advil, Aleve), anticoagulantes (p. ej., aspirina, Coumadin) u otros suplementos sin la aprobación del cirujano.
Cuando llamar a su médico
- Fiebre o escalofríos
- Enrojecimiento, hinchazón, sangrado, aumento del dolor alrededor del sitio de la incisión
- Hinchazón en el sitio de la incisión con líquido claro que sale de los oídos o la nariz.
- Somnolencia excesiva, confusión, aumento de dolores de cabeza, debilidad en brazos o piernas.
- Problemas de visión, habla o respiración.
- Esputo verde, amarillo o teñido de sangre (flema)
- Convulsiones
¿Cuáles son las posibles complicaciones?
El efecto secundario más común de la estimulación intraoperatoria son las convulsiones, aunque no se han informado lesiones graves debido a las convulsiones. Otras posibles complicaciones de la craneotomía despierto incluyen reacciones a la sedación, como náuseas y vómitos, dolor en el lugar de la craneotomía, hinchazón y hematomas en la cara, infección, sangrado, accidente cerebrovascular, convulsiones, inflamación del cerebro y fuga de líquido cefalorraquídeo.
Es posible que haya un hundimiento en el lugar donde se retiró el colgajo óseo. Si la craneotomía se realiza cerca de las sienes, se puede cortar el músculo temporal. Este músculo ayuda a masticar. Después de la operación, el músculo del lado de la craneotomía puede acortarse ligeramente y provocar una sensación de rigidez en la mandíbula. Este problema suele resolverse en unos pocos meses.
En raras ocasiones, se forma un coágulo de sangre cerca del sitio de la craneotomía. Si es grande, se puede eliminar con otra operación.
¿Cuál es la perspectiva de recuperación?
Después de una craneotomía con el paciente despierto, el colgajo óseo se reparará solo con el tiempo y sanará parcialmente hacia el resto del hueso del cráneo en 2 a 3 meses. La recuperación completa puede tardar algunos meses y depende de la afección subyacente que se esté tratando. Aunque la idea de estar despierto durante una cirugía cerebral puede parecer aterradora, la mayoría de los pacientes reportan satisfacción general con el procedimiento. La comunicación con el cirujano y el equipo del quirófano es importante para aliviar la ansiedad y permanecer cómodo durante la operación.
Los déficits neurológicos temporales no son infrecuentes, pero la mayoría de los pacientes se recuperan casi por completo entre 1 y 3 meses después de la cirugía.
Glosario
Colgajo óseo- sección de hueso extraída temporalmente durante una craneotomía
Agujero de trépano- pequeña abertura a través del cráneo realizada con un taladro quirúrgico.
Líquido cefalorraquídeo- líquido transparente que rodea el cerebro y la médula espinal.
Craneotomo- sierra neuroquirúrgica especial que permite al cirujano cortar el hueso sin cortar la duramadre
Craneotomía- procedimiento que extrae un trozo de hueso del cráneo para exponer el cerebro; el hueso se vuelve a unir a su ubicación original inmediatamente después del resto de la cirugía
Duramadre- cubierta más externa del cerebro.
Convulsiones- repentino estallido de actividad eléctrica anormal en el cerebro que provoca espasmos o sacudidas incontrolables.
Colaborador: Gina Watanabe BS
References
-
Szelényi A, Bello L, Duffau H, et al. Intraoperative electrical stimulation in awake craniotomy: methodological aspects of current practice. Neurosurgical Focus. 2010;28(2):E7. doi:10.3171/2009.12.FOCUS09237
-
Milian M, Tatagiba M, Feigl GC. Patient response to awake craniotomy – a summary overview. Acta Neurochir. 2014;156(6):1063-1070. doi:10.1007/s00701-014-2038-4